Long Covid
Pogenesi, classificazione ed aspetti clinico-diagnostici
Prof. Francesco Menichetti - Infettivologo - Presidente GISA
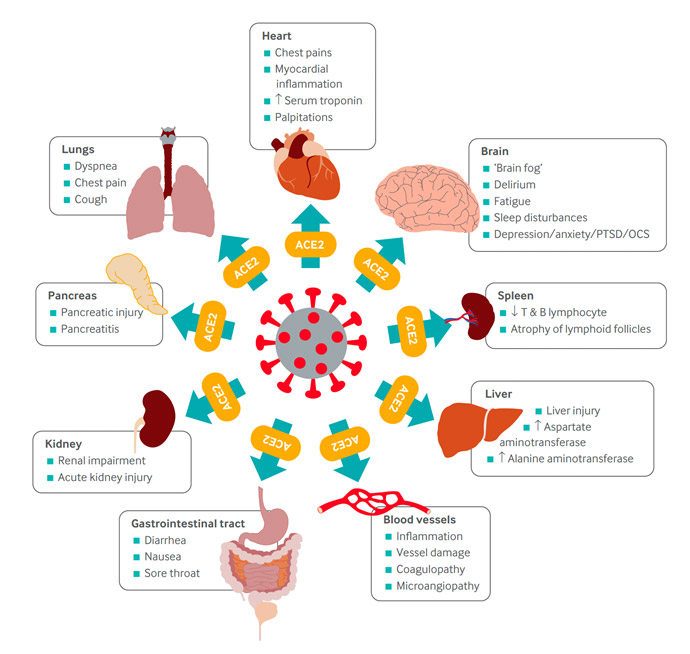
Multi-organ complications of covid-19 and long covid. The SARS-COV-2 virus gains entry into the cells of multiple organs via the ACE2 receptor. Once thhese cells have been invaded, the virus can cause a multitude of damage ultimately leading to numerous persistent symptomms, some of which are outline here.
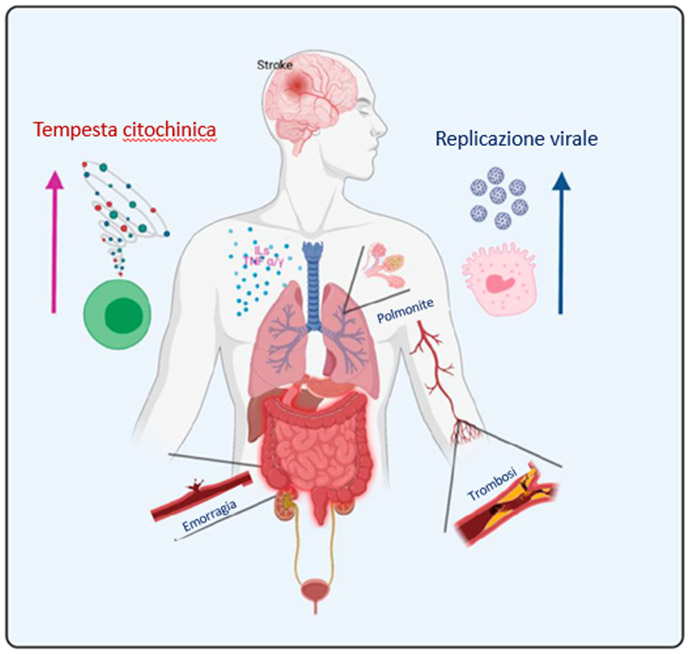
Distretti del corpo umano maggiormente interessati dal long-COVID e dai sintomi presenti nel post-COVID.
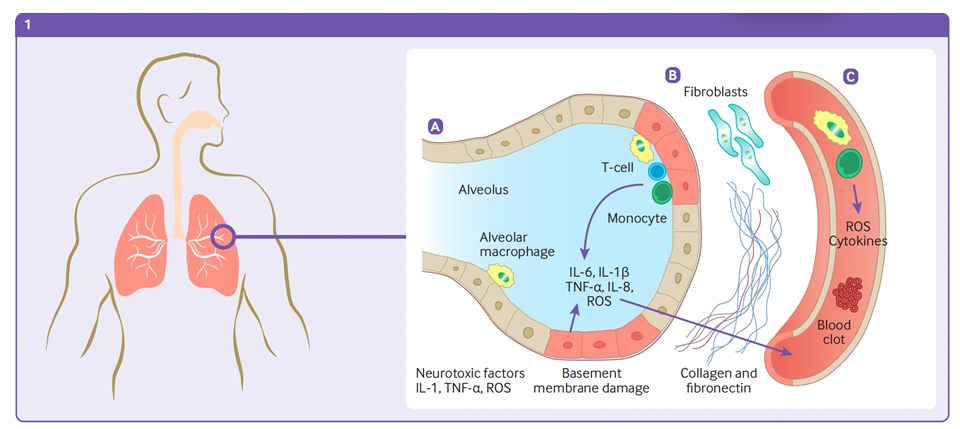
(1) Negli alveoli polmonari: (A) L'infiammazione cronica provoca la produzione sostenuta di citochine pro-infiammatorie che vengono rilasciate nel tessuto circostante e nel torrente circolatorio. (B) Il danno endoteliale innesca l'attivazione dei fibroblasti, che depositano collagene e fibronectina, con conseguente fibrosi (C) Il danno endoteliale, l’attivazione del complemento e delle piastrine e l’interazione piastrine-leucociti, il rilascio di citochine pro-infiammatorie, l’alterazione delle normali vie della coagulazione e l’ipossia determinano lo sviluppo di un prolungato stato iperinfiammatorio e di ipercoagulabilità, aumentando il rischio di trombosi.
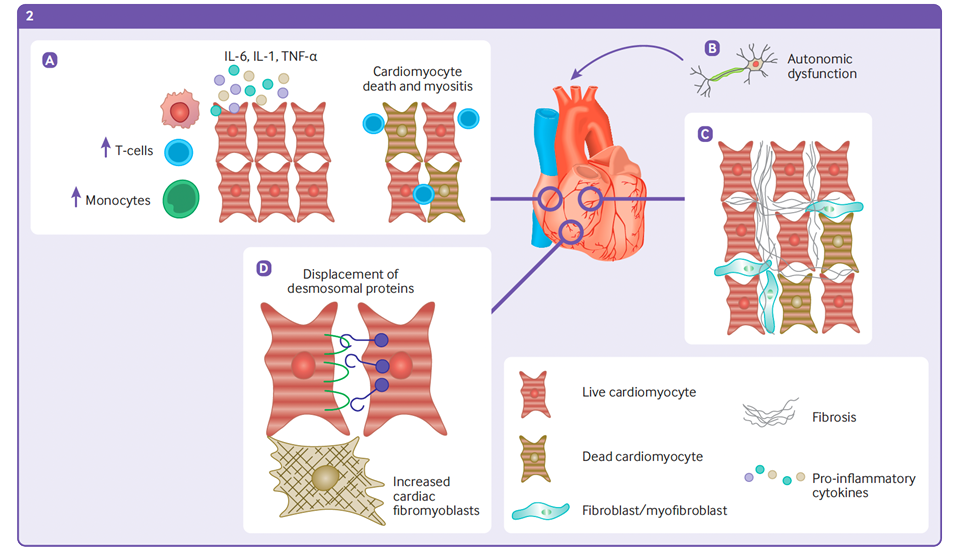
(2) Nel cuore: (A) l’infiammazione cronica dei cardiomiociti può provocare miosite e morte dei cardiomiociti. (B) La disfunzione dell'afferenza del sistema nervoso autonomo può causare complicazioni come la sindrome da tachicardia ortostatica posturale. (C) L’ infiammazione prolungata ed il danno cellulare provoca danni cellulari dei fibroblasti con conseguente fibrosi. (D) I cambiamenti fibrotici sono accompagnati da un aumento dei fibromioblasti cardiaci, mentre il danno alle proteine desmosomiali provoca ridotta adesione cellula-cellula.
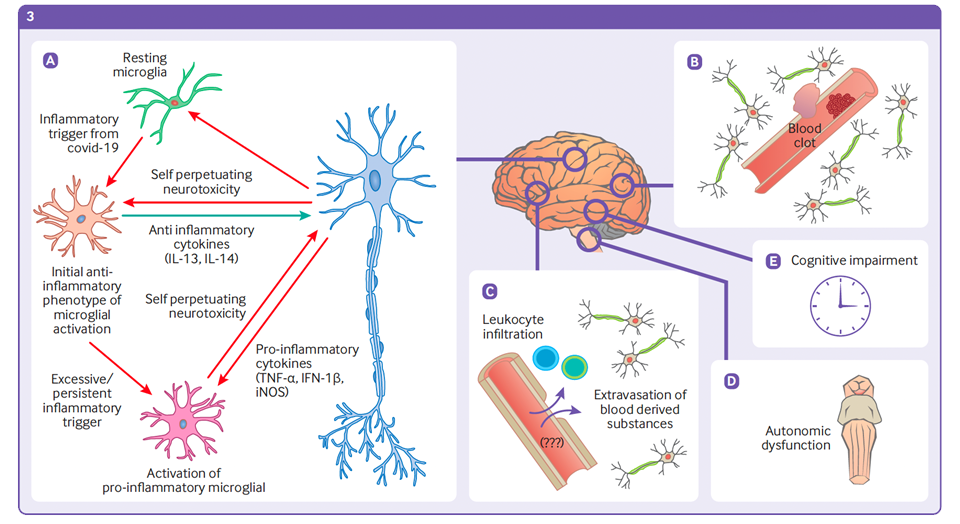
(3) Nel SNC: (A) La risposta immunitaria a lungo termine attiva le cellule gliali che danneggiano cronicamente i neuroni. (B) Lo stato iperinfiammatorio e di ipercoagulabilità aumentano il rischio di eventi trombotici. (C) Danni e disregolazione della barriera emato-encefalica si traducono in patologia della permeabilità, che consente alle sostanze derivate dal sangue ed ai leucociti di infiltrarsi nel parenchima cerebrale. (D) L'infiammazione cronica nel tronco cerebrale può causare disfunzione autonomica. (E) Gli effetti del Long Covid nel cervello possono portare a deterioramento cognitivo.
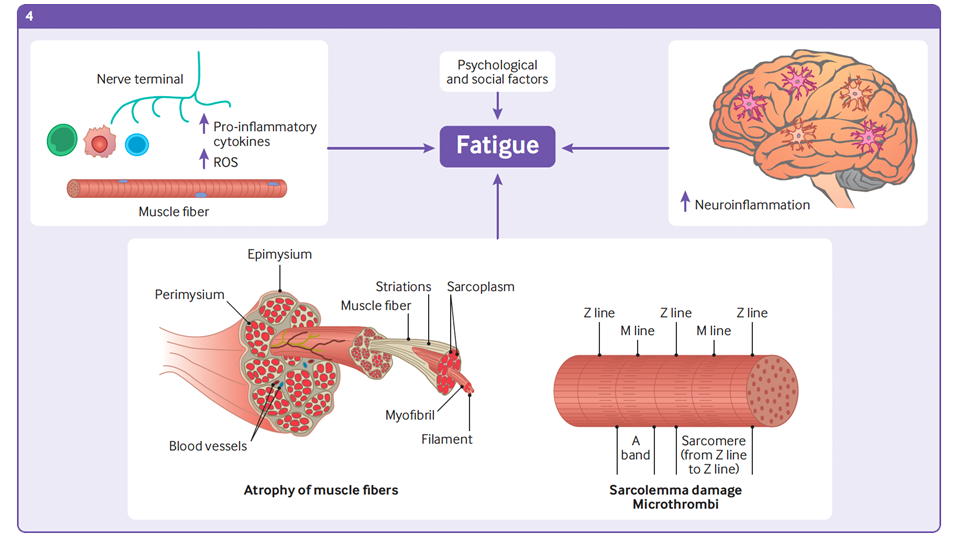
(4) Possibili meccanismi che causano la stanchezza post-covid-19. Una gamma di fattori centrali, periferici e psicologici possono causare il problema della fatica cronica nel Long Covid. L’infiammazione cronica nel cervello, così come nelle giunzioni neuromuscolari, può determinare la fatica cronica. I danni e l’atrofia delle fibre nel muscolo scheletrico, nel sarcolemma, possono svolgere un ruolo determinante nella fatica cronica, assieme a fattori psicologici e sociali
Classificazione del Long Covid
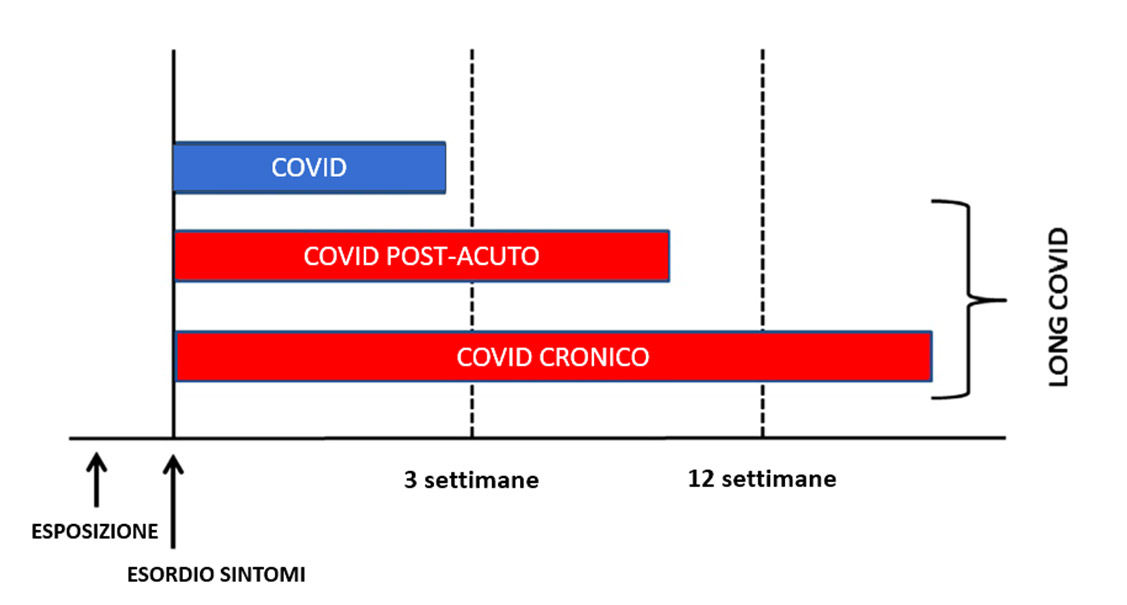
Fig.1: classificazione del Long Covid
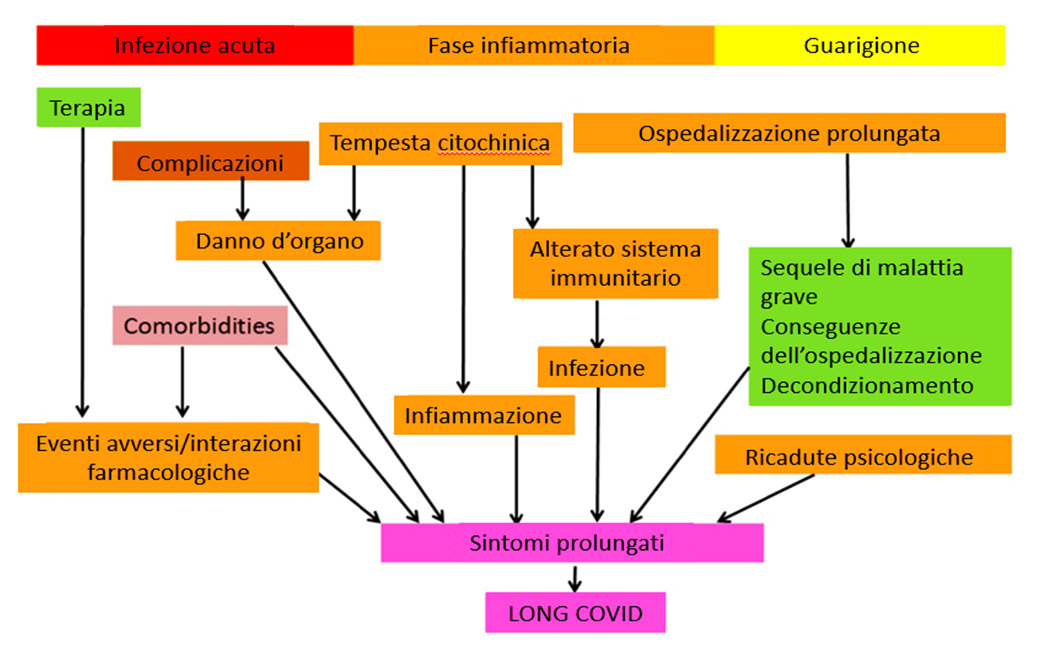
Fig.2: vari meccanismi fisiopatologici del Long Covid
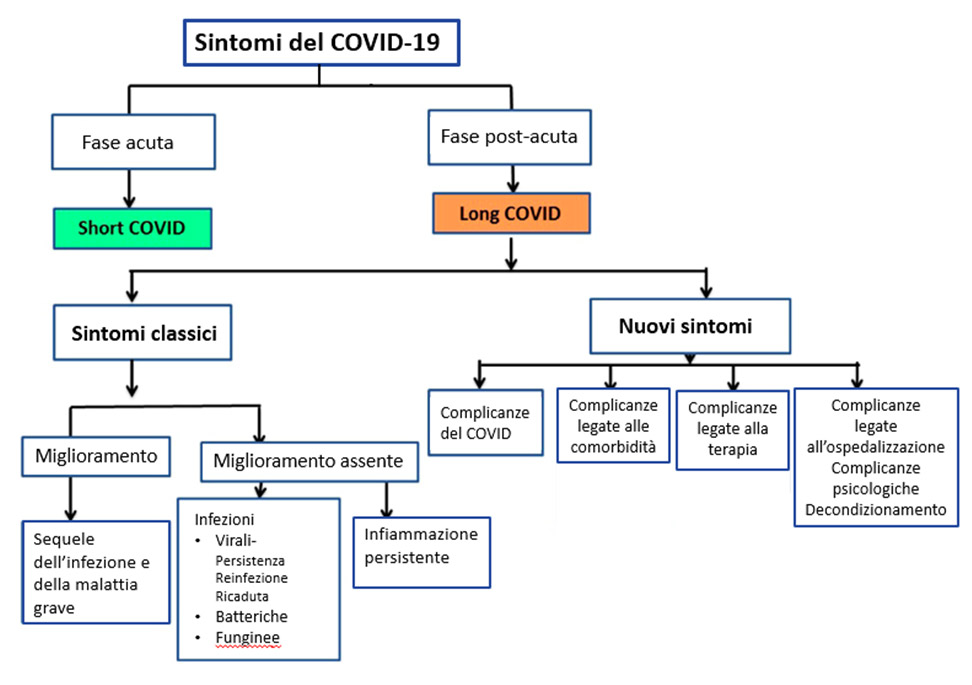
Fig.3: approccio ai pazienti con Long Covid
Tabella1. Categorie della sindrome post-COVID
| Sindrome Post COVID | Aspetti clinici principali | Note |
|---|---|---|
| Sindrome da fatica post-COVID | Astenia profonda | Escludere : anemia, ipotiroidismo, squilibri idroelettrolitici |
| Sindrome cardio-respiratoria post-COVID | Tosse, febbricola, dispnea, dolore toracico | Improvviso peggioramento della dispnea: pneumotorace, embolia polmonare, malattia coronarica o scompenso cardiaco |
| Sindrome neuro-psichiatrica post-COVID | Cefalea, anosmia, difficolta neurocognitive, insonnia, depressione e altre patologie psichiatriche | Improvvisa comparsa di sintomi neurologici: vasculite, trombosi o demielinizzazione. Valutare in modo appropriato le condizioni psicologiche |
| Sindrome gastro-intestinale post-COVID | Dolore addominale, diarrea, stipsi, vomito | Può essere conseguenza della malattia. Diversi farmaci utilizzati durante le fasi acute possono dare sintomi gastrointestinali, soprattutto il lopinavir/ritonavir |
| Sindrome epato-biliare post-COVID | Nausea, ittero, alterata funzionalità epatica | Farmaci quali remdesivir, favipiravir, lopinavir/ritonavir e tocilizumab possono causare alterazione della funzionalità epatica |
| Sindrome muscolo-scheletrica post-COVID | Mialgie, artralgie e debolezza muscolare | Possono dipendere dalla malattia, dall’ospedalizzazione prolungata in terapia intensiva, dalle complicanze neurologiche, dagli squilibri idroelettrolitici e dalle miopatie. L’artralgia infiammatoria deve essere differenziata da altre cause quali Artrite Reumatoide e LES |
| Sindrome tromboembolica post-COVID | Dispnea in caso di tromboembolia polmonare, dolore toracico in infarto miocardico acuto e debolezza muscolare e deficit neurologici in caso di ictus | La diagnosi precoce e il suo trattamento sono salvavita. Usare PDT classici |
| Sindrome da infiammazione multisistemica o autoimmune post-COVID | Febbre, sintomi gastrointestinali, rash, dolore toracico, palpitazioni | Livelli elevati di markers infiammatori |
| Sindrome genito-urinaria post-COVID | Proteinuria, ematuria, danno renale | Determinato da disfunzione endoteliale, coagulopatia, attivazione del complemento, danno virale diretto sul rene, sepsi, disfunzione multiorgano. |
| Sindrome dermatologica post-COVID | Lesioni vescicolari, maculopapulari o orticarioidi o geloni a livello delle estremità (piede da COVID) |
